採訪撰稿/郭家和
慢性病佔死因大宗 糖尿病、慢性腎臟病共伴效應
在臺灣,慢性病是十大死因類型中的最大宗,如糖尿病高居十大死因第五位,直接造成死亡人數約為11,450人 ,以年約2.5萬人的速度增加,整體已突破200萬人。腎臟病(腎炎腎病症候群及腎病變)雖名列第九,但卻是健保醫療支出最高的慢性病,一年費用高達400億 。
從統計上來看,慢性腎臟病的盛行率則高達11.9%,遠高於其他國家平均值,末期腎臟病發生率從331人/每百萬人口增加至523人/每百萬人口 。糖尿病引起的「糖腎病變」更是國人洗腎最常見的原因。由此可見,「糖」、「腎」兩大慢性病在高齡化社會的台灣有如共伴效應,對國人健康影響不言可喻。
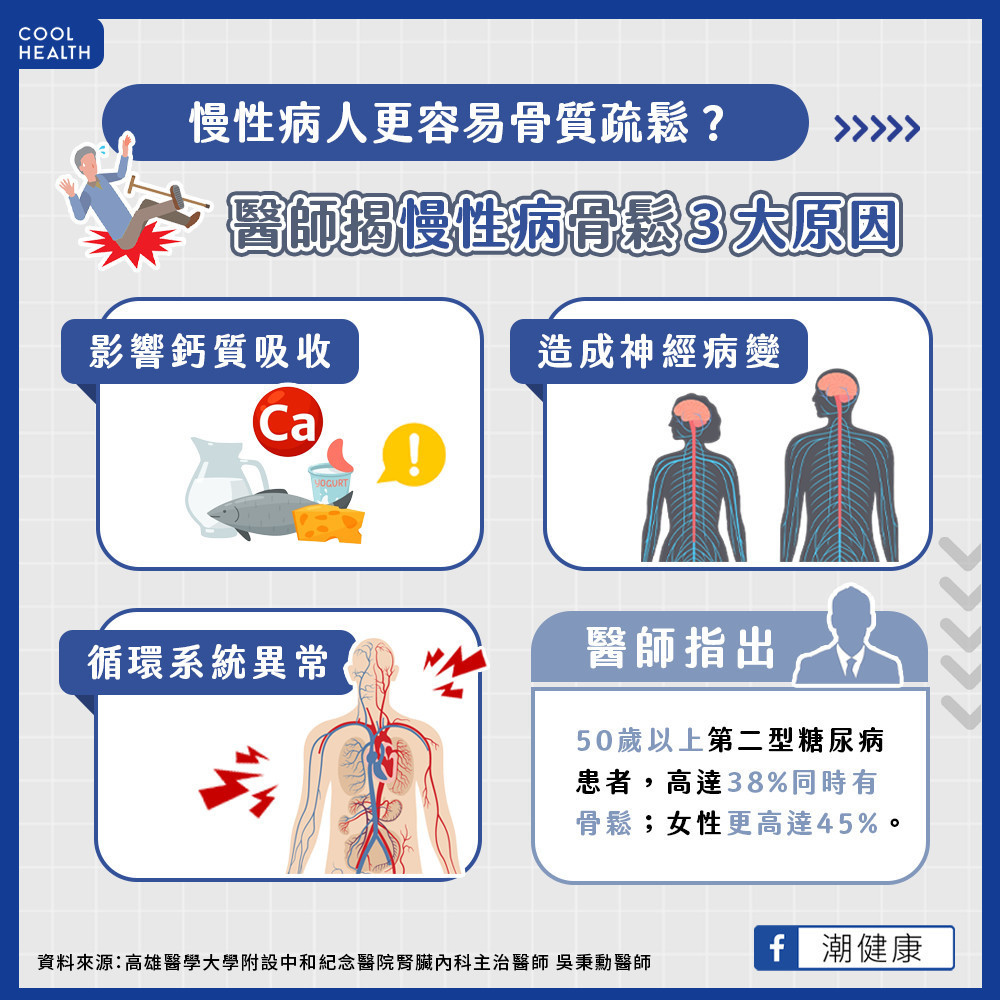
慢性病人更容易骨質疏鬆?醫揭慢性病骨鬆3原因
然而,在高齡化社會裡最可能直接造成死亡的慢性病,是隨著年齡增長、骨質流失而發生率攀升的「骨質疏鬆症」,骨質疏鬆症好發於50歲以上。當骨鬆患者發生髖部骨折,一年內死亡率高達20%-24% 。在糖尿病人與慢性腎臟病人身上,早期症狀不明顯的骨質疏鬆症,更可能是潛在的致命殺手。
「糖尿病及慢性腎臟病會影響鈣質吸收、造成神經病變及循環系統異常,都是導致病人骨鬆風險更高的原因!統計顯示,50歲以上男、女性的骨鬆盛行率為23.9%及38.3% ,但是50歲以上的第二型糖尿病人,高達38%同時具有骨質疏鬆症,女性比例更高達45%! 」
兼具腎臟科專科醫師、糖尿病衛教專科醫師的身份,高雄醫學大學附設中和紀念醫院腎臟內科主治醫師吳秉勳表示,糖尿病人因為血糖偏高,更容易出現骨質流失,慢性病又會促使慢性發炎及神經病變,在在都是影響骨骼健康的不利因子。
洗腎骨折死亡率近5成?腎骨病變加快骨質流失
吳秉勳醫師指出,慢性腎臟病人因為身體無法排出多餘的磷,在「鈣磷失衡」下更容易導致骨質流失。腎功能過度低下時,還會伴隨著「代謝性酸中毒」,致使骨骼釋放更多鈣質,加快骨鬆速度。
另外,部份腎臟疾病如腎絲球腎炎患者需要長期服用「類固醇」藥物,也是促使慢性腎臟病人更容易面臨骨質疏鬆問題的原因。
「腎功能異常的嚴重病人,比如慢性腎臟病第4、5期之後,不只因為尿毒而需要透析(洗腎),還會因為副甲狀腺機能亢進而出現『腎骨病變』,骨質流失及骨折風險非常高,從健保數據來看,透析病人一旦發生髖部骨折後臥床,一年的死亡率高達50%,相較於一般情況高出2-3倍!」

增加失足跌倒風險!糖尿病、腎臟病要注意1警訊
吳秉勳醫師表示,高齡族群與停經後婦女本身的骨密度流失快,如果再加上糖尿病、慢性腎臟病等因素,更可能因為神經病變影響到肌肉協調,或因為小血管病變造成視力模糊,導致病人更容易失足跌倒。若未及時注意骨密度或治療骨質疏鬆症,骨折的機率將大幅升高。
「洗腎病人的骨折風險是正常人的4倍以上,而第4期、第5期的慢性腎臟病人,骨折風險也比腎功能較佳的病人高出2倍,要避免這種情況發生,其實應該在更早之前,提高腎臟病、糖尿病人對自身骨鬆的警訊認知!」
吳秉勳醫師指出,骨質疏鬆症的常見警訊為「駝、矮、痛」即明顯駝背、身高較年輕時矮小4公分以上、經常下背疼痛。患者平常不會覺察其存在,或將相關徵兆視為自然老化現象,導致早期骨質疏鬆症不易發現,如稍微跌倒或碰撞就發生手腕骨折等情況,病人就應提高警覺。
吳秉勳醫師強調,糖尿病及慢性腎臟病兩大族群一旦發生骨質疏鬆症,對整體健康風險不可小覷,最好及早接受骨密度相關檢查。特別是有不良生活習慣如抽菸、酗酒,或因疾病長期服用類固醇,都是骨質流失更快的危險因子,應及早瞭解自身骨鬆風險。
骨密度檢測是什麼?慢性腎臟病人有3狀況快檢查
「目前骨密度檢測的標準方法,是使用DXA雙能量X光吸收儀檢測,檢測得出的『T值』如果在-1到-2.5之間屬於骨質缺乏;T值小於-2.5就會被診斷為骨質疏鬆症。糖尿病、腎臟病人因為三高及藥物影響,很可能不知不覺中T值已降到警戒線,建議主動諮詢醫師或利用FRAX問卷評估風險!」
吳秉勳醫師表示,FRAX問卷是最常見的骨折風險評估,如果本身有慢性腎臟病,且FRAX問卷顯示骨鬆性骨折的風險百分比、髖關節骨折風險百分比已達中度風險乃至「極高風險」區間,或是病人出現副甲狀腺功能亢進情況、因疾病長期需要使用類固醇等,都建議由醫師評估進行骨密度檢測。尤其是FRAX風險評估,「高骨折風險」與「極高骨折風險」的病人,甚至需要考慮是否須接受骨質疏鬆藥物的積極治療,針對極高骨折風險患者,建議應優先考慮使用促進骨質生成的藥物提升骨密度,然後可使用減少骨質流失的藥物來做長期治療。

其中特別提到的「極高骨折風險」的定義為:最近12個月內發生骨鬆性骨折、接受骨質疏鬆藥物治療仍發生骨折、有多發性骨鬆性骨折、服用對骨骼損傷藥物發生骨折(如長期接受類固醇治療)、骨密度T值低於-3.0、跌倒風險高或有傷害性跌倒病史的患者、FRAX骨折風險超高的患者(包括骨質疏鬆性骨折大於30%,髖關節骨折大於4.5%)。

腎骨病變照護棘手!醫:治療骨鬆是為降低骨折死亡率
「及早照顧慢性腎臟病人的骨質疏鬆症,其實是為了預防骨折後產生的死亡率劇烈上升,他們不只要面對腎骨病變風險,還要考量各種慢性病藥物的使用,以免加重腎臟負擔,在臨床上是非常需要整合照護的族群!」
吳秉勳醫師舉例,過去就有一名80多歲的第4期慢性腎病人,本身有高血壓等慢性病,一照X光發現好幾節腰椎已經「塌掉」,開立骨密度檢查後發現符合治療標準,在慢性腎臟病照護系統下同時進行骨質疏鬆症的治療。後來病人意外發生跌倒,但未出現骨折。顯示慢性病人及早檢測骨密度、接受正確治療的重要效益。
吳秉勳醫師更提醒,慢性腎臟病國際醫學組織「KDIGO」(The Kidney Disease: Improving Global Outcomes)已提醒,只要腎臟科醫師評估病人有骨折風險,都建議開立DXA骨密度檢測。在未來,針對慢性病族群包括糖尿病、腎臟病人的骨質疏鬆症檢測與治療,應朝向及早瞭解骨密度的方向,提升病人照護品質。
到院多中晚期!糖尿病、慢性腎臟病及早檢測骨密度
「國外的慢性腎臟病盛行率約在6%-7%之間,台灣數據則大約是11.9%左右,不只盛行率比國外高,許多來到醫院的病人已經是腎病中晚期,或是因為糖腎病變需要面臨洗腎,很大程度都屬於骨鬆性骨折的潛在高危險群!」
吳秉勳醫師表示,糖尿病與慢性腎臟病人如果被診斷出骨質疏鬆症,除了及早接受腎臟病的整合照護計畫,進行適當治療之外,平時應戒除抽菸、過度飲酒,同時增加運動訓練,減少骨質流失。慢性腎臟病人如有補充鈣質與維生素D需求,應諮詢醫師後進行,以免影響身體鈣質吸收或造成高血鈣等異常情況。
吳秉勳醫師強調,骨密度過低造成的骨質疏鬆症,在慢性病患者如糖尿病、腎臟病人身上可能引發更嚴重的後遺症,甚至增加骨折死亡率。且骨質疏鬆症初期症狀不明顯,須透過骨密度檢測才能得知,提醒慢性病族群應建立骨密度檢測及骨鬆治療意識,才能減少因骨質疏鬆症造成的骨折與不可逆的傷害。
參考資料:
- 中華民國衛生福利部統計處:110年死因統計結果
- 楊翼寧,陳銳溢,王憲奕,鄭高珍:〈糖尿病腎病變的診斷與治療〉
- 台灣慢性腎臟病臨床診療指引更新版_初稿,A3-1 台灣慢性腎臟病的流行病學
- 中華民國骨質疏鬆症學會。台灣成人骨質疏鬆症防治之共識及指引。2021年版
- Yuhao SI, et al. Iran J Public Health. 2019 Jul;48(7):1203-1214.